- Conexiones - Epilepsia | Ángel Aledo
- Posts
- ¿Cómo afecta la guerra a las personas con epilepsia?
¿Cómo afecta la guerra a las personas con epilepsia?
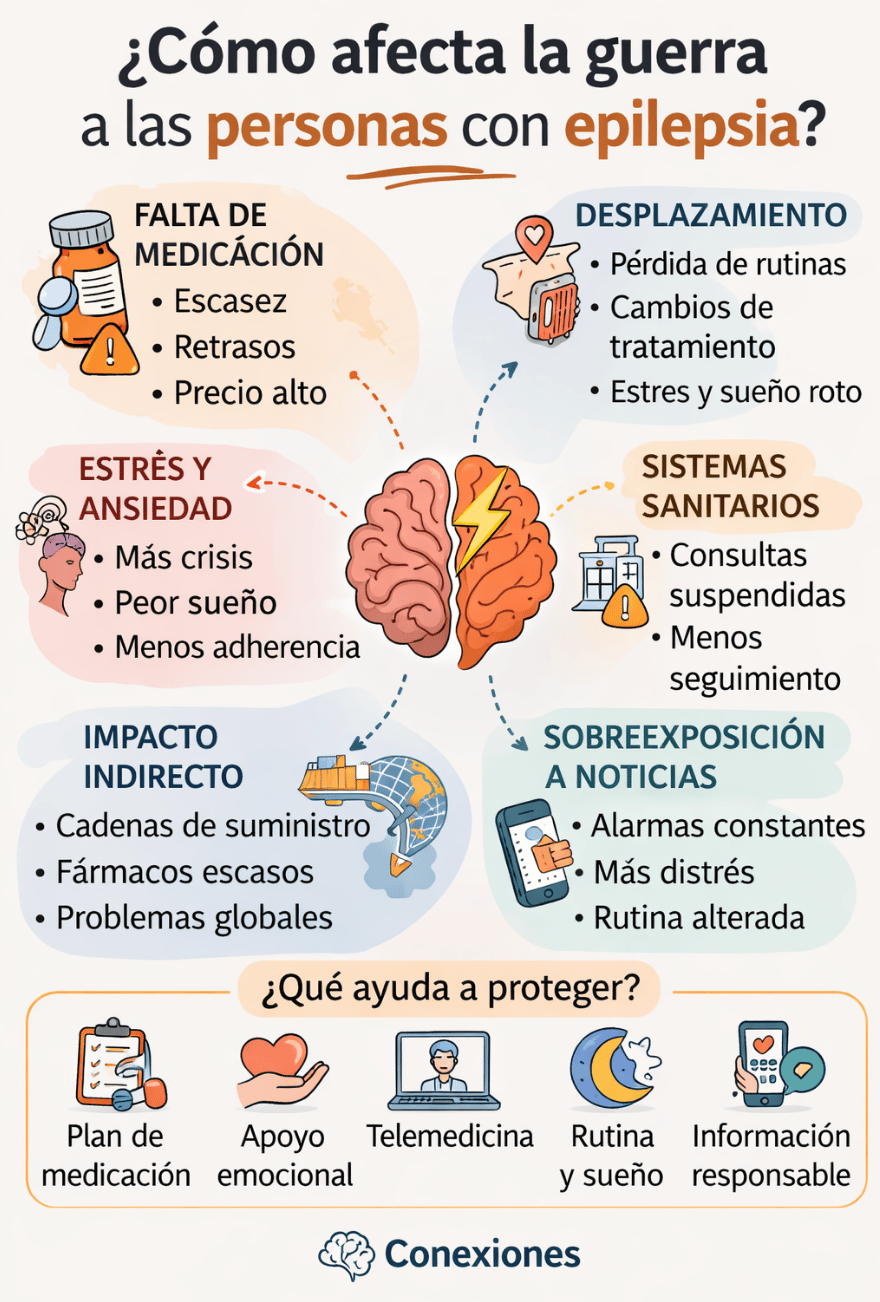
Vivimos un periodo de alta conflictividad y, casi sin darnos cuenta, estamos empezando a normalizar guerras que siguen ahí o cuyas consecuencias humanitarias siguen muy vivas: Ucrania, Gaza, Irán, Sudán o Myanmar, o intervenciones militares como la de Venezuela. A veces las vemos como un ruido de fondo.Pero para una persona con epilepsia, una guerra no es solo una noticia internacional. Es algo que puede alterar de golpe el acceso a la medicación, el seguimiento médico, el sueño, el estrés y la sensación básica de seguridad. Y todo eso, en epilepsia, importa mucho.
1) La guerra no solo hiere por el impacto directo
Cuando pensamos en guerra, pensamos en bombas, heridos y hospitales destruidos. Pero en epilepsia el daño suele empezar antes, y de una forma menos visible. Lo primero que se rompe muchas veces es la continuidad: la rutina diaria, el descanso, el acceso a recetas, la estabilidad del entorno y la posibilidad de mantener controles médicos regulares. Para muchas personas con epilepsia, esa continuidad no es un lujo. Es una parte del tratamiento.
2) Qué nos dice la evidencia en personas con epilepsia
Aquí no hablamos solo de intuiciones. En Ucrania ya hay datos bastante claros. Un estudio publicado en Epilepsia mostró que la guerra afectó de forma importante a la vida de las personas con epilepsia: casi la mitad tuvo que cambiar de residencia, alrededor de una cuarta parte tuvo dificultades para acceder a la atención sanitaria y aproximadamente un tercio tuvo problemas para conseguir medicación. Además, las crisis empeoraron en más de la mitad de quienes ya tenían epilepsia activa, y también en una parte de quienes la tenían previamente controlada. Junto a ello, ansiedad, depresión y malestar psicológico fueron muy frecuentes. Es decir: la guerra puede descompensar una epilepsia no solo por una lesión cerebral o una urgencia, sino por desorganizar todo el ecosistema que ayuda a mantenerla estable.
3) El problema no es solo médico: también es logístico
Hay algo muy importante que a veces olvidamos. La epilepsia depende mucho de una cadena silenciosa que normalmente damos por hecha: fabricación, transporte, distribución, almacenamiento, prescripción, dispensación y capacidad de pagar el tratamiento. Cuando esa cadena falla, las consecuencias llegan muy rápido.
En el norte de Siria, un estudio reciente encontró que los medicamentos para epilepsia estaban entre los fármacos esenciales con peor disponibilidad. No era solo una cuestión de que “faltaran cosas”. Había también problemas de precio, de abastecimiento irregular y de mercados fragmentados. En Sudán, otro trabajo describió cómo la guerra afectó a la fabricación farmacéutica local y a la distribución de medicamentos. Todo esto nos recuerda algo importante: una guerra puede empeorar la epilepsia aunque la persona no esté bajo una bomba, simplemente porque deja de poder acceder de forma estable a lo que necesita para vivir.
4) Desplazarse también empeora la enfermedad
Tener que huir, cambiar de casa, pasar por refugios o depender de sistemas sanitarios saturados también tiene un coste neurológico. Las revisiones científicas sobre personas desplazadas forzosamente muestran que la epilepsia y las crisis son un motivo frecuente de atención en estos contextos. No es difícil entender por qué: se pierde la medicación, cambian las marcas o las dosis, cuesta explicar la historia clínica, se interrumpen pruebas, empeora el sueño y aumenta el estrés. A veces, además, se mezcla todo con problemas de salud mental o con crisis funcionales, lo que complica aún más la atención. Desplazarse no es solo moverse de sitio; es perder muchas de las capas de protección que sostienen una enfermedad crónica.
5) El impacto indirecto también existe, y puede llegar lejos
No hace falta vivir en un país en guerra para notar sus efectos. Los conflictos alteran supply chains: rutas de transporte, costes energéticos, seguros, aduanas, producción local y disponibilidad internacional. A veces el impacto es muy visible, como cuando faltan medicamentos en el propio país afectado. Otras veces es más difuso: retrasos, encarecimiento, cambios de proveedor, escasez intermitente o mayor vulnerabilidad de regiones que dependen de importaciones.
Por eso conviene pensar la guerra también como un fenómeno que se propaga por las cadenas de suministro. Si un conflicto daña la producción o bloquea rutas críticas, el problema puede sentirse en sitios lejanos y en patologías crónicas muy dependientes de continuidad terapéutica, como la epilepsia. No siempre se traduce en un gran titular, pero sí en un riesgo real para pacientes y familias.
6) ¿Y si tú no estás allí, pero ves la guerra todos los días?
Esta parte también importa. Muchas familias viven pendientes de la televisión, del móvil o de las redes sociales, recibiendo durante horas imágenes, vídeos y alertas. En epilepsia, la relación entre estrés y crisis no es idéntica en todas las personas, pero la literatura sugiere que el estrés percibido es un factor relevante y muy frecuente. Una revisión sistemática reciente encontró que en la mayoría de estudios el estrés se identificaba como precipitante de crisis. Ahora bien, conviene matizar: un estudio israelí tras el 7 de octubre no observó un aumento de las visitas a urgencias por crisis, lo que nos recuerda que la relación no es automática ni igual para todo el mundo.
Entonces, ¿qué sí podemos decir con seguridad? Que la sobreexposición a noticias de guerra se ha asociado en distintos estudios con más estrés psicológico, más síntomas postraumáticos y más insomnio, incluso en personas que no están físicamente en la zona de conflicto. Y en epilepsia y en crisis funcionales (trastorno neurológico funcional) esto importa porque el sueño fragmentado, la ansiedad mantenida, la desregulación emocional y la peor adherencia son justamente algunas de las vías por las que una persona puede desestabilizarse. No significa que ver una noticia vaya a causar una crisis de forma directa. Significa algo más sutil, pero muy importante: vivir en alarma continua puede erosionar el terreno sobre el que una epilepsia se mantiene controlada.
7) Qué podriamos aprender de todo esto
Creo que aquí hay una idea de fondo que merece quedarse. Cuando una sociedad entra en guerra, o cuando una guerra se alarga y se normaliza, las personas con epilepsia se vuelven más vulnerables no por una sola causa, sino por varias a la vez: menos acceso, más incertidumbre, peor sueño, más estrés y más fragilidad social. Por eso protegerlas mejor no significa solo “tener neurólogos”. Significa asegurar medicación continua, planes de rescate, recetas flexibles, alternativas de telemedicina, apoyo psicológico, educación en primeros auxilios y un consumo más cuidadoso de información cuando el bombardeo mediático también enferma.
Esto es una información divulgativa que pretende ayudar y empoderar a las personas con epilepsia y sus familias, estén donde estén, y no sustituye a la información de médicos, científicos o agencias de periodismo acreditadas.
Referencias
Contexto actual de conflictividad
UNHCR. Ukraine situation / refugee response updates, 2026.
OCHA / UN. Humanitarian Situation Reports, Gaza, marzo de 2026.
WHO / OCHA. Sudan Health Emergency Appeal 2026 y Humanitarian Needs and Response Plan 2026.
OCHA / OHCHR / UN. Myanmar humanitarian updates, marzo de 2026.
Reuters / ACLED. Escalada bélica con Irán y efectos regionales, marzo de 2026.
Bibliografía científica
Dubenko A, Morelli R, Cross JH, et al. Mental health and quality of life of individuals with epilepsy during the war in Ukraine. Epilepsia. 2024;65(9):2718-2727. PMID: 38943522.
Dubenko A, et al. Helping patients with epilepsy during a full-scale war in the country: Some aspects of Ukrainian experience. Seizure. 2023;110:153-156. PMID: 37390665.
Flomin Y, et al. Neurological Practice in the Time of War: Perspectives and Lessons From Ukraine. Neurology. 2024. PMID: 38485123.
Khanyk N, et al. The impact of the war on maintenance of long-term therapies in Ukraine. 2022.
Aljadeeah S, et al. Access to essential medicines for noncommunicable diseases during conflicts: the case of cardiovascular diseases, diabetes and epilepsy in Northern Syria. 2025. PMID: 41343509.
Verjee A, Galad TH, Chang RY. Health care without medicine: the impact of war on Sudan's pharmaceutical manufacturing and supply. Conflict and Health. 2025;19(1):28. PMID: 40346623.
Hallab A, Sen A. Epilepsy and psychogenic non-epileptic seizures in forcibly displaced people: A scoping review. Seizure. 2021;92:128-148. PMID: 34509907.
Mateen FJ. Treating epilepsy in forcibly displaced persons: timely, necessary, affordable. Nat Rev Neurol. 2021;17(10):593-594. PMID: 34413520.
Catalán-Aguilar J, González-Bono E, Cano-López I. Perceived stress in adults with epilepsy: A systematic review. Neurosci Biobehav Rev. 2025;170:106065. PMID: 39961554.
Doron A, Fahoum F, Goldstein L. Stress and seizures: The October 7th experience. Epilepsy Behav. 2025. PMID: 40580742.
Pe’er A, et al. Media Exposure to Armed Conflict: Dispositional Optimism and Self-Mastery Moderate Distress and Post-Traumatic Symptoms among Adolescents. 2022.
Fekih-Romdhane F, et al. War media coverage, acute stress, depression and insomnia. 2024.
Castro M, et al. Media-based exposure to recent war events and stress symptoms in the general population. 2023.