- Conexiones - Epilepsia | Ángel Aledo
- Posts
- ¿Qué “nubla” más la mente: la actividad del EEG o los fármacos?
¿Qué “nubla” más la mente: la actividad del EEG o los fármacos?
Si convives con epilepsia (o cuidas a alguien que la tiene), seguro que esta pregunta aparece tarde o temprano: “¿Mi memoria y mi atención van peor por la medicación... o por lo que sigue pasando en el cerebro entre crisis y se ve en el vídeo-EEG?”. La respuesta honesta es: pueden ser ambas cosas, y a veces se retroalimentan.
Si convives con epilepsia (o cuidas a alguien que la tiene), seguro que esta pregunta aparece tarde o temprano: “¿Mi memoria y mi atención van peor por la medicación… o por lo que sigue pasando en el cerebro entre crisis?”. La respuesta honesta es: pueden ser ambas cosas, y a veces se retroalimentan. Es uno de los temas que más abordamos en consulta, tanto en niños como en adultos.
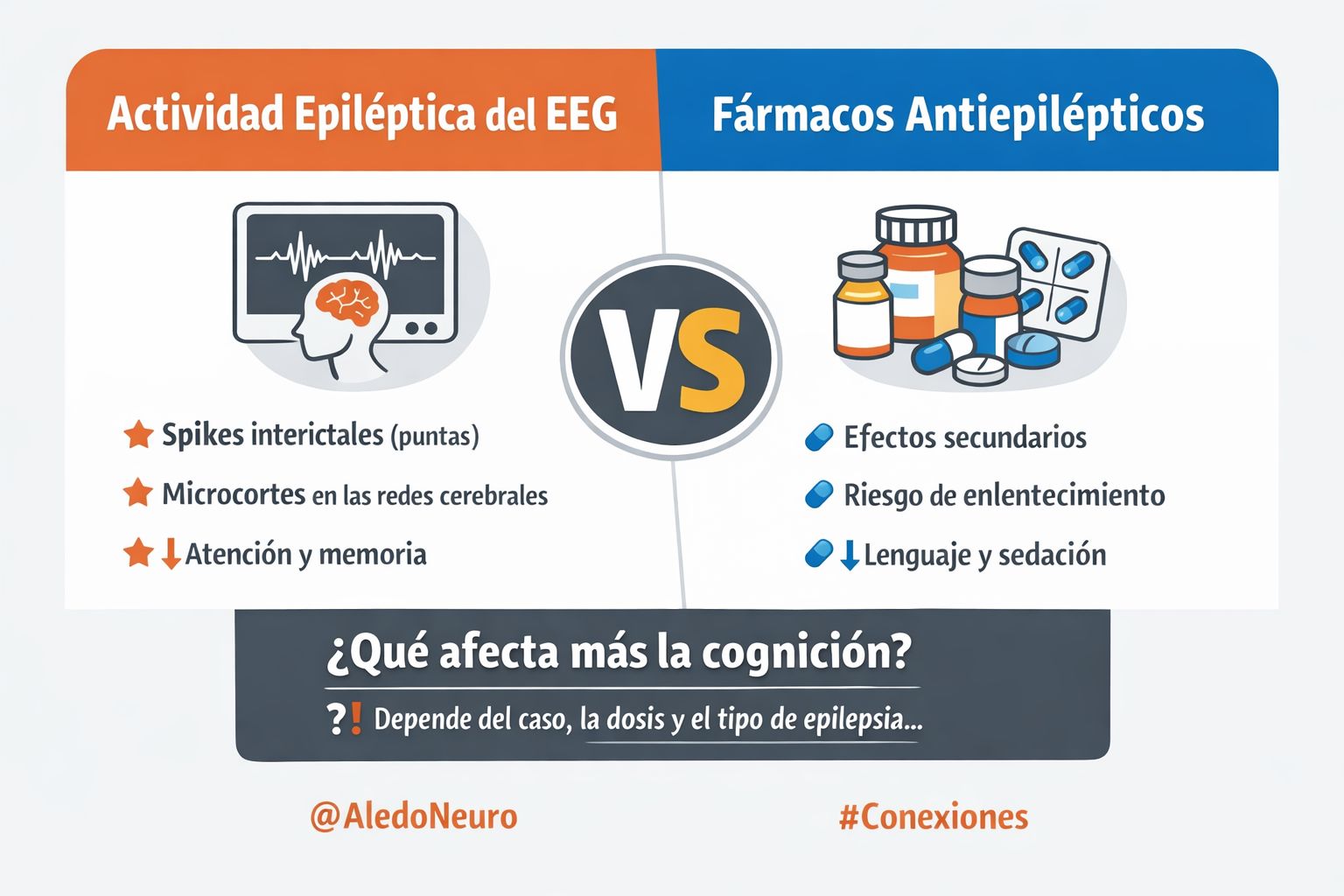
Hoy te traigo dos trabajos recientes que intentan separar, por fin, esas dos piezas del puzzle: la actividad epileptiforme interictal (los “puntas” o “spikes” del EEG) y el efecto de los fármacos antiepilépticos.
Primero, aclaremos el concepto: ¿qué es un “spike” o punta interictal?
Entre crisis, el EEG puede mostrar descargas muy breves (spikes/sharp waves). No son una crisis clínica, pero sí pueden interferir con el funcionamiento de redes cerebrales en momentos críticos: atención, memoria, velocidad de procesamiento, lenguaje… Esta es una de las razones por las que es tan importante realizar vídeo-EEG prolongados, al menos de una noche completa o de 24h cada cierto tiempo en personas con epilepsia, porque nos permite medir la cantidad/persistencia y la localización de estas puntas o actividad epiléptica intercrítica.
Una forma de imaginarlo: las crisis son “apagones” evidentes. Los spikes serían “microcortes” o “chispazos” que a veces no notas… Pero pueden estar ocurriendo muchas veces al día (habitualmente con más presencia durante el sueño).
¿Qué pesa más en la cognición: la actividad del EEG o los fármacos?
Lo que aporta el estudio “cara a cara”
Un estudio en niños con epilepsia focal refractaria, monitorizados con electrodos intracraneales, midió el rendimiento en una tarea de flexibilidad cognitiva (cambio de regla) mientras registraban spikes en tiempo real. El hallazgo clave fue que cuando aparecían spikes alrededor del momento de procesar el estímulo, el cerebro iba más lento: la reacción se retrasaba (del orden de decenas de milisegundos) y ese efecto aumentaba con el número de spikes.
Importante: esto se observó especialmente en los ensayos que exigían “cambiar el chip” (tarea más ejecutiva), no tanto en los más simples. Y además controlaron otros factores como edad, nivel cognitivo basal y crisis recientes.
¿Y qué pasa con la medicación?
Aquí viene lo interesante: en ese mismo trabajo, cuando se subió la dosis de oxcarbazepina (trileptal) en algunos pacientes, se redujo la frecuencia de spikes y mejoró el rendimiento en la tarea, al menos a corto plazo. En cambio, en ese análisis no se vio el mismo patrón con levetiracetam o clobazam.
Traducción clínica (con matices): en ciertos contextos, suprimir la actividad epiléptica o spikes puede compensar (o incluso superar) el “coste cognitivo” de un fármaco, sobre todo si el fármaco elegido reduce spikes de manera eficaz. Esto depende siempre del tipo de epilepsia, de su causa, del fármaco y del paciente.
Entonces… ¿debo “tratar el EEG” aunque no haya crisis?
Esta es la pregunta difícil. La revisión de 2026 lo resume bien: los spikes no son solo un marcador; cada vez hay más datos de que pueden contribuir activamente a problemas cognitivos y de conducta, especialmente con una carga alta y en cerebros en desarrollo (por ejemplo, en DEE-SWAS/CSWS, lo que antiguamente se llamaba punta onda continua durante el sueño, actualmente activación de la punta onda durante el sueño, un tipo de epilepsia donde existe mayor actividad epiléptica en sueño y esto genera problemas cognitivos). Pero la evidencia no es perfecta: muchos estudios son observacionales, heterogéneos y con medidas cognitivas variables. Además, la actividad epiléptica influirá más en determinadas áreas del cerebro.
Además, no todos los fármacos son iguales. Algunos tienden a ser “más amables” cognitivamente (en ciertos perfiles), y otros se asocian con más riesgo de enlentecimiento, sedación o dificultades de lenguaje/fluidez. La revisión destaca especialmente el problema de politerapia y carga farmacológica, y pone como ejemplo el impacto cognitivo de benzodiacepinas (sedación) o topiramato (lenguaje/atención/velocidad) en algunos pacientes. Y hay que tener en cuenta que a veces produce mayor carga farmacológica y efecto perjudicial tomar uno o dos fármacos a dosis muy altas, que tomar cuatro o cinco fármacos a dosis bajas. Cada paciente es un mundo y es necesario individualizar.
Preguntas rápidas (las que más me recibo en consulta)
“Si mi EEG tiene mucha actividad epiléptica, ¿eso explica por sí solo la dificultad escolar?”
Puede ser una pieza importante, pero rara vez es la única. Sueño, crisis nocturnas o sutiles durante el día, contexto psicosocial o familiar, etiología genética/lesional y medicación también cuentan. Lo útil es cuantificar la carga de actividad epiléptica y correlacionarla con síntomas.
“¿Subir medicación siempre empeora la cognición?”
No siempre. Depende del fármaco, de la dosis, de si reduce actividad epiléptica, y de si te deja más despejado al mejorar sueño/crisis. El estudio con oxcarbazepina sugiere que en algunos casos, controlar la actividad epiléptica mejora el rendimiento, y esto lo vemos en la consulta en muchas ocasiones, sobre todo cuando somos capaces de medir de manera precisa los efectos de los tratamientos realizando vídeo-EEG nocturno o de 24h cada cierto tiempo.

Qué puedes hacer tú (pasos prácticos)
Si hay quejas cognitivas, pide que el EEG se lea también en “modo cuantitativo”: ¿cuánta actividad epiléptica hay, con qué persistencia, en qué estado (vigilia/sueño), y con qué variabilidad?
No te quedes solo con “va bien de crisis”: pregunta por atención, lenguaje, conducta, sueño y fatiga. Un test neuropsicológico bien hecho vale oro. Mide para poder decidir.
Si hay mucha carga de actividad epiléptica o spikes (especialmente en sueño) y deterioro, habla con tu neurólogo sobre estrategias: simplificar politerapia, ajustar dosis, o elegir fármacos con mejor perfil cognitivo y/o mejor supresión de spikes según el síndrome.
En resumen
No es “EEG Vs medicación”. Es carga de actividad epiléptica y zona del cerebro + tipo y dosis de fármacos + contexto. La buena noticia es que, en algunos pacientes, reducir actividad epiléptica, en cualquier tipo de epilepsia, puede mejorar funciones como la velocidad de procesamiento y la flexibilidad cognitiva. La mala: necesitamos mejores estudios prospectivos para saber en quién merece la pena “tratar el EEG” y con qué estrategia exacta.
Un abrazo,
Ángel
Para saber más (referencias)
Warsi NM, et al. Which is more deleterious to cognitive performance? Interictal epileptiform discharges vs anti-seizure medication. Epilepsia. 2023;64:e75–e81. DOI: 10.1111/epi.17556
Nagabushana D, Eslami F, Loeb JA. Seizure medications and interictal spiking: Implications for cognition and behavior. Epilepsia. 2026;00:1–18. DOI: 10.1002/epi.70102
Nota: este texto es divulgativo y no sustituye una valoración médica individual.